Эпидемиология
Переломы костей таза у детей — тяжелая и довольно частая травма — от 3-7% до 29,4 %, при этом в последнее десятилетие отмечается отчетливая тенденция к увеличению частоты такого рода повреждений.
При изучении ближайших и отдаленных последствий было доказано, что даже «относительно легкие» переломы грозят нарушением осанки, походки, а у девочек приводят к деформации тазового кольца и впоследствии — к нарушению родовой деятельности. Поэтому проблема реабилитации пострадавших крайне актуальна.
Апофизеолизы встречаются у детей старшего возраста и подростков, занимающихся спортом при больших физических нагрузках: легкоатлетов, гимнастов, учеников хореографических училищ. Подобные переломы встречаются при выполнении шпагата, резком старте во время бега, в момент отталкивания при прыжках в высоту и при ударе по мячу. Этот механизм травмы наблюдается при передневерхних и переднезадних апофизеолизах подвздошной кости.
Этиология
Переломы костей таза происходят, как правило, при сильном сдавлении в сагиттальном или фронтальном направлении, что наблюдается при автомобильных авариях (наезды на пешеходов), обвалах зданий и земли, а также при падении с большой высоты.
Авульсивные (отрывные, краевые, изолированные) переломы костей таза возникают в большинстве случаев у подростков, занимающихся спортом, что объясняется анатомическим строением таза, а именно наличием ростковых зон, к которым прикрепляются мышцы бедра. При физических усилиях возникают авульсивные переломы апофизов подвздошной и седалищной костей.
Авульсивные переломы костей таза протекают наиболее легко. Переломы апофизов костей таза, как правило, не сочетаются с повреждением тазовых органов.
Классификация
Переломы костей таза разделяются на закрытые и открытые, они могут сочетаться с повреждением тазовых органов (сочетанные повреждения) или сопровождаться травмой крупных сосудов и нервов — осложненные переломы. Нередко переломы костей таза бывают частью множественного повреждения, включающего черепно-мозговую травму, травму позвоночника или органов грудной полости.
Отдельную группу составляют огнестрельные ранения, протекающие наиболее тяжело ввиду обширного повреждения окружающих органов и тканей.
Различают следующие виды переломов костей таза:
- Краевые (изолированные) переломы костей таза, не участвующих в образовании тазового кольца: переломы гребня и крыла подвздошной костей;
- авульсивные, или отрывные переломы;
- переломы апофизов передневерхней, задненижней остей подвздошной кости;
- апофизеолизы седалищной кости;
- переломы крестца;
- переломы копчика (рис. 17-4).
Рис. 17-4. Краевые переломы отделов таза, не участвующих в образовании тазового кольца: 1 — изолированные переломы крыла подвздошной кости; 2 — переломы передневерхней подвздошной ости; 3 — переломы передненижней подвздошной ости; 4 — переломы седалищного бугра; 5 — изолированные переломы крестца ниже крестцово-подвздошного сочленения; 6 — повреждение копчика.
- Переломы костей тазового кольца без нарушения его непрерывности:
- одно- или двусторонние переломы лобковых или седалищных костей;
- переломы лобковой кости с одной стороны, седалищной — с другой (рис. 17-5).
Рис. 17-5. Переломы костей тазового кольца без нарушения его непрерывности: 1 — перелом лобковой кости; 2 — перелом седалищной кости; 3 — диагональный перелом переднего полукольца.
- Переломы тазового кольца с нарушением его непрерывности (рис. 17-6):
- одно- или двусторонний перелом лобковой и седалищной костей;
- разрыв симфиза;
- продольный или диагональный перелом подвздошной кости;
- разрыв крестцово-повздошного сочленения;
- вертикальный перелом крестца (линия перелома проходит по сакральным отверстиям крестца (перелом Вуалемье) (рис. 17-7);
- поперечный перелом Дювернея.
- Переломы вертлужной впадины:
- переломы края впадины;
- переломы дна впадины, в том числе сопровождающиеся центральным вывихом бедра - protrusio acetabuli;
- перелом вертлужной впадины в сочетании с повреждениями костных структур других отделов таза.
Рис. 17-6. Переломы костей тазового кольца с нарушением его непрерывности: 1 — перелом переднего отдела тазового кольца; 2 — перелом заднего отдела тазового кольца; 3 — перелом Мальгеня.
Рис. 17-7. Двойной вертикальный перелом крестца (перелом Вуалемье).
Двойной вертикальный перелом костей таза (перелом Мальгеня, рис. 17-8), при котором целостность тазового кольца нарушается в переднем и заднем отделах, встречается редко. Могут встречаться различные варианты переломов типа Мальгеня или Вуальмье, например, односторонний перелом в переднем отделе и перелом в заднем отделе с той же или противоположной стороны (диагональные вертикальные переломы Ы Автор! Проверьте правильность написания этой фамилии. РТС Ы, рис. 17-9). В ряде случаев может возникнуть вывих латерального отдела таза.
Рис. 17-8. Двойной вертикальный перелом костей таза (перелом Мальгеня).
Рис. 17-9. Диагональный вертикальный перелом костей таза. Ы Автор! Проверьте правильность этой фамилии.
Переломы костей таза, не приводящие к нарушению целостности тазового кольца, относятся к стабильным переломам, а нарушающие целостность — к нестабильным.
Открытые переломы костей таза наблюдаются редко. Открытые разрывы крестцово-подвздошного сочленения иногда сопровождаются отслойкой кожи, подкожно-жировой клетчатки поясничной и ягодичной областей.
Клиническая картина и диагностика
Клиническое обследование
Для диагностики переломов костей таза у детей большое значение имеет анамнез с выявлением обстоятельств и механизма травмы, вид, общее состояние и поза пациента.
Ребенок часто принимает вынужденное положение — на спине, с вытянутыми, едва разведенными и ротированными наружу нижними конечностями, или так называемую «позу лягушки» (симптом Волковича), когда ноги согнуты в тазобедренных и коленных суставах и разведены.
Зная механизм травмы и место приложения травмирующей силы, легче приступить к дальнейшему уточнению диагноза. Боль, возникающая в местах предполагаемого перелома при осторожном сдавлении таза (симптом Вернейля) или разведении за крылья повздошных костей (симптом Ларрея) служит важным диагностическим признаком.
Помимо этого, может определяться симптом Драчука («баллотированного крестца») — появление болевых ощущений при острожном ритмичном надавливании на крестец кончиками пальцев подведенной под него руки. Следует проверить также симптом Мыша — боль при сдавлении в вертикальном направлении от гребня подвздошной кости к седалищному бугру.
Таким же важным симптомом в большинстве случаев при переломах таза является нарушение функции нижних конечностей, а именно: болезненность сгибания, отведения и ротационных движений бедра.
Для перелома переднего полукольца характерен симптом «прилипшей пятки» — пациент не может поднять вытянутую ногу из-за возникающей и усиливающейся боли от давления на сломанную кость сокращающейся пояснично-подвздошной мышцы, но сравнительно легко подтягивает ногу к туловищу, сгибая ее в тазобедренном и коленном суставах.
Большое значение приобретает ректальное исследование, которое может помочь обнаружить перелом копчика, крестца, области вертлужной впадины, лонной или седалищной костей, а иногда определить характер смещения отломков. При этом исследовании могут быть выявлены сопутствующие повреждения прямой кишки или влагалища.
При клиническом обследовании
у пострадавшего необходимо прежде всего выяснить механизм травмы, так как этот факт очень важен при апофизеолизах костей таза. Все дети с апофизеолизами костей таза, будь то повреждение передневерхней ости подвздошной кости или седалищного бугра, жалуются на боль и ограничение функции тазобедренного сустава. Однако видимых изменений — наличия кровоизлияний и гематомы — у этих детей не выявляется. И только знание механизма травмы позволяет правильно поставить диагноз. При прыжках в высоту, резком старте во время бега может возникать отрыв передневерхней ости подвздошной кости. Апофизеолиз передненижней ости бывает следствием резкого удара по мячу и форсированного сгибания в тазобедренном суставе. Апофизеолиз седалищного бугра происходит при выполнении шпагата в балете, во время упражнений по легкой атлетике и у вратарей хоккея.
Инструментальные методы
При переломах костей таза необходимо исключить повреждения мочевыводящих путей. Рентгенография во всех случаях дополняет данные клинического исследования. Очень важную роль в диагностике повреждения мочевыводящих путей играет внутривенная урография.
Топическая диагностика переломов костей и разрывов соединений таза, основу которой составляет рентгенологическое исследование, представляет значительные трудности, что подтверждается высокой частотой расхождения клинических и патологоанатомических диагнозов. Наиболее часто прижизненно нераспознанными остаются повреждения структур, формирующих задний отдел тазового кольца (переломы боковых масс крестца, повреждения крестцово-подвздошного сочленения).
Недостаточная эффективность диагностики переломов костей таза связана прежде всего с недостаточной информацией клиницистов об особенностях биомеханических повреждений тазового кольца. Ряд этих особенностей определяет множественность и частоту переломов костей и разрывов соединений таза. Зачастую повреждения возникают на значительном расстоянии от места приложения травмирующей силы.
Ограниченная информативность рентгенологического исследования может быть существенно повышена за счет выполнения рентгенограмм в стандартной задней проекции, дополненных компьютерной томографией (КТ) костей таза, которая в настоящее время стала более доступной.
Мультиспиральная КТ, позволяющая получить как объемное изображение таза (3D реконструкция), так и срезы тазовых костей на нужных уровнях, значительно уменьшает вероятность диагностической ошибки.
При обширных повреждениях таза и особенно заднего отдела нередко возникают массивные кровоизлияния, что связано с особенностями анатомического строения сосудистой системы и кровоснабжения тазовых костей.
Венозный отток от костей осуществляется по густой венозной сети губчатого вещества и центральным венам, сопровождающим артерии, питающие эти кости.
Венозные стволы надкостницы непосредственно связаны с синусами губчатого вещества. Наиболее крупные венозные стволы надкостницы тазовых костей располагаются на ягодичной поверхности подвздошной кости и входят в систему ягодичных вен. Тазовые костные и надкостничные вены широко анастомозируют с венами прилежащих мышц и даже с венами внутренних органов. Кроме того, артерии, питающие кость, разветвляются, и две их конечные ветви вливаются в «озера» крови, откуда берут свое начало крупные вены (Школьников Л.Г., 1968). Вот почему развиваются неблагоприятные условия для остановки кровотечения из не спадающих сосудов костного вещества. Поэтому кровотечения при переломах таза бывают продолжительными и обильными. Уже остановившееся кровотечение может возобновиться при самых незначительных движениях пациента, при перекладывании и недостаточно аккуратном исследовании.
Данные литературы свидетельствуют, что диагностика гематом при закрытых переломах костей таза осуществляется главным образом на основании клинической картины. Частота обнаружения массивных внутритканевых кровоизлияний при секционном исследовании погибших, а также выраженная анемия пострадавших указывают на важность кровопотери при этих переломах.
Е.С. Карпенко (1953) считает, что почти у 72% погибших в первые сутки после травмы выявляются ретроперитонеальные «гематомы», достигающие уровня почек. Имеется прямая взаимосвязь риска наступления смерти и объема «гематомы», тяжести шока (Вагнер Е.А. и др., 1982).
До настоящего времени остается не разрешенным вопрос об источниках кровотечения при переломах костей таза. Так, на повреждение подчревной артерии указывает Г.А. Гомзаков (1955). Большинство авторов признают, что источником кровопотери служат отломки костей таза.
Исследования А.А. Мартышева (1975) показали, что объем кровопотери достигает 1500-2000 мл3 и даже 3000 мл3, что характерно для переломов крестца и подвздошной кости на противоположной стороне, а также переломов типа Мальгеня. Также необходимо учитывать не только объем кровопотери, но и объемную скорость, которая может достигать 800-1000 мл/ч.
В целях диагностики повреждений крупных сосудов в последние годы успешно используется компьютерная ангиография. Этот высокотехнологичный метод исследования способствует определению оптимальной тактики лечения, что снижает вероятность летального исхода.
Лечение
Лечение переломов костей таза без нарушения целостности тазового кольца и особенно с ее нарушением, осложненных кровотечениями в забрюшинную и внутритазовую клетчатку и с повреждениями внутренних органов, представляет большие трудности.
Из традиционных консервативных и оперативных методов лечения переломов костей таза до настоящего времени не было высокоэффективных и малотравматичных способов лечения, которые способствовали бы ранней активизации пациентов и обеспечивали удовлетворительные и хорошие результаты лечения. В последние 20 лет для остановки массивных тазовых кровотечений успешно применяются окклюзионные способы перевязки и внутрисосудистой эмболизации внутренних подвздошных артерий. После остановки кровотечения и выведения пострадавшего из шока травматологи должны решить проблемы надежной фиксации и репозиции переломов костей таза. С этой целью используются стержневые аппараты внешней фиксации и конструкции для погружного остеосинтеза.
Исходы лечения детей с множественными переломами таза зависят от локализации и характера повреждений, эффективности репозиции отломков, формирующих тазовое кольцо, и от стабильности фиксации. По данным Р.А. Кашишян и соавт. (1994), неблагоприятные результаты лечения, как правило, наблюдаются у пациентов с нарушением заднего полукольца таза, лечившихся традиционными консервативными методами. Посттравматические деформации таза у таких детей не имеют тенденции к самоисправлению в процессе роста.
Краевые (изолированные) переломы костей таза
Лечение изолированных переломов костей таза без нарушения целостности тазового кольца в прошлом в основном было консервативным, но в настоящее время установлено, что консервативные способы лечения не всегда позволяют четко сопоставить отломки, а тем более ускорить активизацию пациентов.
Консервативное лечение. При отрывах апофиза седалищного бугра или подвздошной кости пострадавший укладывался на щит в положение «лягушки» (по Волковичу) на спине — ноги согнуты в тазобедренных суставах и слегка разведены на 15-20°. В подколенные ямки подкладываются валики. С 3-4-х суток назначался курс лечебной гимнастики. Постельный режим продолжался в течение 3 нед. Нагружать конечность начинали с 4-й недели.
Хирургическое лечение
апофизеолиза передневерхней ости крыла подвздошной кости проводят под общим обезболиванием. Во всех случаях отмечается смещение костного фрагмента в дистальном направлении на два поперечника основания оторванного фрагмента.
Техника хирургического вмешательства: пострадавший укладывается на операционный стол на спину. Производится сгибание в тазобедренном суставе до 45° с помощью валика, который подкладывается в подколенную область пострадавшей конечности. Из дугообразного разреза кожи длиной 5 см, окаймляющего с наружной стороны передневерхнюю ость, производится послойное рассечение тканей. Следует отметить отсутствие во всех случаях гематомы в области перелома. Оторванный апофиз передневерхней ости подвздошной кости у детей представляет собой костно-хрящевой фрагмент размером от 2,2 см до 3-4 см, связанный с сухожильно-мышечной ножкой.
С помощью четырехгранного шила апофиз сопоставляется с «материнским» ложем и фиксируется к подвздошной кости спицей Киршнера. В области верхнего полюса апофиза накладывают 2-3 шва капроном для достижения более прочной фиксации. Затем рану послойно ушивают наглухо. Срок фиксации отломка спицей Киршнера составляет 3 нед.
Через 3 нед с момента операции после выполнения рентгенологического контроля и подтверждения консолидации перелома удаляют спицу Киршнера и разрешают ребенку ходить. В течение 1 мес происходит восстановление функции конечности.
Переломовывихи копчика
лечат консервативно, используя постельный режим в течение 3 нед. Хирургическое лечение при данной патологии выполняют только при наличии кокцигодинии, поскольку при несоблюдении технических правил операция может привести к тяжелым осложнениям — нарушению функции сфинктера прямой кишки. Удаление фрагмента копчика выполняется с обязательным и тщательным восстановлением заднего отдела дна таза.
Переломы костей тазового кольца с нарушением его непрерывности
Особенностью хирургической тактики при лечении пострадавших с тяжелой травмой таза является целесообразность высокой хирургической активности с применением малотравматичных методов или травматологического пособия.
По данным НИИ скорой помощи им. И.И. Джанелидзе (1997), с учетом тяжести состояния пациента и многообразия вариантов тяжелой травмы таза имеются показания к оперативному вмешательству или травматологическому пособию:
- при разрывах лобкового сочленения, переломах переднего полукольца таза с нарушением его непрерывности;
- при разрывах крестцово-подвздошного сочленения, переломах заднего отдела таза с нарушением его непрерывности;
- при повреждениях костей таза с вертикальным смещением его частей;
- при переломах вертлужной впадины с вывихом бедра, в том числе с центральным вывихом бедра;
- при открытых повреждениях таза с наличием ран или обширной отслойкой кожи в поясничной области, а также в области крестца и промежности;
- при сочетании разных видов повреждений таза.
В Санкт-Петербургском НИИ скорой помощи с успехом используют метод прогностического определения тяжести травмы и сопровождающего его травматического шока, разработанный Ю.Н. Цибиным и И.В. Гальцевой (1997). Этот метод достаточно освещен в литературе и внедрен во многих клиниках. Согласно нему пострадавшие с тяжелой травмой подразделяются на две группы:
Первая группа
включает пострадавших, у которых определен положительный прогноз для жизни (независимо от продолжительности течения шока). Она включает две подгруппы: подгруппа А и подгруппа Б (табл. 1).
Таблица 1. Тактика лечения пострадавших с тяжелыми повреждениями таза
Подгруппа А
— к ней относят пострадавших с прогнозом продолжительности шока до 12 ч. Оперативные вмешательства на опорно-двигательной системе у данного контингента можно выполнять практически без ограничений. При повреждениях тазового кольца показаны малотравматичные методики чрескостного остеосинтеза без ограничения. Допустимы репозиция и фиксация как переднего, так и заднего отделов таза, вправление вывиха бедра, демпферное скелетное вытяжение с помощью аппарата внешней фиксации и другие травматологические пособия.
Подгруппа Б
— к ней относят пострадавших с положительным прогнозом для жизни при продолжительности шока свыше 12 ч. В этой подгруппе допустимы оперативные вмешательства по поводу повреждений таза, обеспечивающие фиксацию костей. Показаны также репозиции при повреждении с незначительным смещением костей, которые не наносят дополнительной травмы и выполняются аппаратами внешней фиксации. К таким операциям можно отнести чрескостную фиксацию при разрыве лобкового сочленения или при переломе лобковых и седалищных костей. При повреждении переднего и заднего отделов костного кольца таза со смещением накладывается скелетное вытяжение, а передний отдел таза фиксируется аппаратом. При безуспешности одномоментного вправления центрального вывиха бедра накладывают двойное скелетное вытяжение (за бугристость большеберцовой кости — по оси конечности, и с помощью фиксационного узла создают боковую тягу за область большого вертела).
Вторую группу
составляют пострадавшие с тяжелой травмой таза, у которой при поступлении в противошоковый блок определен отрицательный прогноз для жизни. У этих пациентов, как правило, наблюдаются значительные расстройства жизненно важных функций — гемодинамики и дыхания. Комплекс реанимационных и противошоковых мероприятий у этих пострадавших проводится без снятия иммобилизирующих повязок и транспортных шин. С гемостатической целью и для обеспечения временной неподвижности отломков костей область таза фиксируется гамачком. Одним из важных противошоковых мероприятий становится внутритазовая блокада по Школьникову — Селиванову, весьма эффективная и простая в исполнении. Если в результате противошоковой терапии удается добиться устойчивой стабилизации гемодинамики и улучшения показателя прогноза, то при необходимости накладывается скелетное вытяжение. В некоторых случаях (перед переводом в палату интенсивной терапии) показан фиксационный остеосинтез таза.
При выборе травматологического пособия для лечения пострадавших с тяжелой травмой таза предпочтение следует отдать методике чрескостного остеосинтеза. Разработаны способы чрескостного остеосинтеза таза, которые предполагают введение стержней или комбинации стержней и спиц в различные отделы таза. Они с успехом применяются в отдаленном периоде травмы, но не всегда могут быть использованы у пострадавших с шоком. Чаще всего они достаточно травматичны, или же необходимым условием для введения конструкции является изменение положения тела пациента. Поворачивание на бок или на живот в процессе операции небезразлично для состояния пострадавшего в остром периоде травмы.
Для определения наиболее оптимальных «полей» для введения спиц были проведены исследования костей таза с помощью КТ. В результате исследования с учетом топографоанатомических особенностей отмечены следующие области тазовых костей.
- Передневерхняя ость и гребень подвздошной кости.
- Задний отдел подвздошной кости — на 2-3 см от крестцово-подвздошного сочленения.
- Ацетабулярная зона подвздошной кости.
- Горизонтальная ветвь лобковой кости.
Указанные области тазовых костей отличаются сравнительной массивностью, отсутствием в непосредственной близости от них важных анатомических образований и, наконец, они находятся в проекциях опорных линий таза. В зависимости от решаемой задачи, при различных повреждениях таза эти области используются для введения спиц.
В качестве наружной фиксирующей конструкции используются узлы-спецификаторы и некоторые детали от аппарата Илизарова (стержни резьбовые и телескопические, пластинки, переходные блоки и т.д.). Для проведения спиц используется также оригинальная малогабаритная хирургическая дрель с переменной скоростью вращения электромотора. Она значительно облегчает проведение спиц, предупреждает ожог тканей благодаря небольшой скорости вращения, а главное — допускает проведение спиц через любую плоскость таза в необходимой зоне с максимальной безопасностью в отношении анатомических образований.
Используются спицы диаметром 2 мм и длиной 20 см. Их изготавливают из стандартных спиц с упорами и без них. Спицы с упорами изготавливаются с таким расчетом, чтобы от заостренной части до упора было расстояние 3 см.
Техника выполнения операции достаточно проста, не требует смены положения пациента на столе, вмешательство занимает немного времени. Каждая методика имеет свои особенности в зависимости от характера повреждения и выполняемой задачи. Они приведены в описаниях чрескостного остеосинтеза при наиболее частых повреждениях таза.
Фиксация при повреждении переднего полукольца
(разрыв симфиза, перелом лобковой и седалищной костей) осуществляется следующим образом. Пальпаторно определяется передневерхняя ость подвздошной кости, через нее в кососагиттальной плоскости проводятся 4-5 пучкообразно перекрещивающихся спиц на глубину 5-6 см. Одна из спиц с упором вводится из точки, расположенной на 6-7 см снаружи от передневерхней ости с выходом в область введения пучка. Хвостовая часть ее скусывается, а передняя с упором погружается под кожу. Эту спицу удобнее проводить в первую очередь. Таким же образом проводятся спицы через другую подвздошную кость. В каждом пучке спицы жестко скрепляются между собой одним репозиционно-фиксационным узлом. С помощью 1-2 телескопических или резьбовых стержней сближают или раздвигают фиксационные узлы во фронтальной плоскости, репонируя передний отдел таза.
Подобная методика также может быть эффективной при сочетании повреждений переднего отдела тазового кольца и передних межкостных связок крестцово-подвздошного сочленения (повреждения таза по типу «раскрытой книги»).
При повреждении с полным разрывом заднего отдела тазового кольца
применяется следующий вариант внешней фиксации таза.
Пучки коротких перекрещивающихся спиц вводятся в передневерхние ости таким образом, как при фиксации переднего отдела таза, с той лишь разницей, что хвостовая часть спицы с упором не отсекается. С места вкола этой спицы проводится второй пучок из 5-6 перекрещивающихся спиц с упорами в определенной области таза (гребень подвздошной кости, задний отдел подвздошной кости и ацетабулярная зона). Эти спицы вводятся дрелью лишь через одну кортикальную пластинку, дальше пробиваются до упорной площадки легким молоточком. Таким же образом устанавливаются два узла на другой половине таза, и все четыре фиксатора спиц монтируются между собой телескопическим и резьбовыми стержнями с помощью переходных блоков. Вокруг таза образуется замкнутая конструкция достаточной жесткости, позволяющая обеспечить репозицию и фиксацию поврежденных отделов таза как одномоментно, так и в динамике. Репозиция осуществляется с учетом данных рентгенографии. Основным ориентиром при этом следует считать сравнительную ширину подвздошной кости. Если на поврежденной стороне ширина крыла подвздошной кости больше, чем на противоположной, т.е., поврежденная половина таза расположена ближе к фронтальной плоскости, то следует производить компрессию между передними фиксационными узлами. Если крыло подвздошной кости короче, т.е., ближе к сагиттальной плоскости, то на передних стержнях производят дистракцию.
При повреждении таза со значительным смещением костей по вертикали вышеописанной методике предшествует предварительная репозиция на ортопедическом столе.
В последние годы помимо изложенных методик чрескостного остеосинтеза в клиническую практику внедряется погружной остеосинтез костей таза накостными пластинами. Хирургические вмешательства проводятся с использованием малотравматичных межмышечных доступов и отличаются возможностью выполнения точной репозиции костных отломков. Точность репозиции особенно важна в детском возрасте, когда остаточные деформации могут отрицательно сказываться на развитии таза и других отделов опорно-двигательного аппарата.
Переломы вертлужной впадины
При вывихе бедра с переломами вертлужной впадины (в том числе и при центральном вывихе бедра) может быть применен другой вариант аппарата внешней фиксации.
После ручного вправления вывиха устанавливают два фиксированных узла, как при фиксации переднего отдела таза, и один узел с пучком из 3-4 коротких расходящихся спиц, проведенных в верхней трети передненаружной поверхности диафиза бедренной кости. Фиксированный узел, расположенный в области бедра, монтируют к аппарату внешней фиксации посредством телескопической тяги с демпфером. Демпфер представляет собой пружину диаметром 10 мм и длиной 15-29 см, в просвете которой устанавливается резьбовая часть телескопической тяги. Собранная система позволяет осуществлять постоянное скелетное «самовытяжение».
При центральном переломовывихе для осуществления бокового вытяжения еще один узел с пучком спиц устанавливается в область большого вертела с демпферной тягой по оси шейки бедренной кости (ШБК). Собранные системы помогают значительно активизировать пострадавших, позволяя им ходьбу с помощью костылей.
Если имеется повреждение таза с наличием ран или отслойкой кожи в области поясницы, крестца или промежности, тогда также может быть использован каждый из приведенных вариантов фиксации для подвешивания в кровати к балканским рамам. Подвешенное положение тела за область таза облегчает условия лечения ран, ухода за пациентами, способствует профилактике пролежней и других осложнений травмы.
Если в раннем периоде травмы из-за тяжести состояния пострадавшего или других причин не производились репозиция и фиксация поврежденных костей, то она выполняется в последующие сроки. В застарелых случаях производится открытая репозиция. Доступ к области перелома зависит от характера и локализации повреждения. При этом помимо чрескостного остеосинтеза могут быть использованы различные внутренние фиксаторы.
Примерные сроки нетрудоспособности
В послеоперационном периоде пациенты нуждаются в тщательном уходе. Следует регулярно проводить занятия лечебной гимнастикой с целью улучшения кровообращения и для профилактики осложнений травмы.
Сроки консолидации, время, необходимое для фиксации аппаратом или погружной конструкцией, восстановление трудоспособности во многом определяются характером травмы и индивидуальными особенностями пострадавших с тяжелой травмой таза.
- К каким докторам следует обращаться если у Вас Переломы таза, осложненные повреждением тазовых органов
Что такое Переломы таза, осложненные повреждением тазовых органов
Переломы костей таза относятся к тяжелым переломам. Это связано с возможностью повреждения внутренних органов, с большой кровопотерей при переломах костей таза, с возникновением шока вследствие кровопотери и болевого синдрома.
Таз располагается в основании позвоночника. Он служит опорой позвоночнику и всему скелету человека. С помощью таза нижние конечности соединяются с туловищем. Кроме этого тазовые кости и образованное ими костное ложе - тазовое кольцо - являются вместилищем части внутренних органов, которые называют тазовыми.
Тазовое кольцо образовано телами тазовых костей (подвздошной, лобковой и седалищной) и крестцом сзади. Впереди по средней линии правая и левая лобковые кости соединяются посредством лобкового симфиза. Сзади подвздошные кости сочленяются с костями крестца и образуют крестцово-подвздошные сочленения. Тела подвздошной, лобковой и седалищной костей на наружно-боковой поверхности образуют вертлужную впадину, которая является суставной поверхностью для тазобедренного сустава. Во внутренней полости малого таза лежит мочевой пузырь, прямая кишка, у женщин матка и влагалище, у мужчин предстательная железа и семенные пузырьки. Чаще всего встречаются переломы лобковой и седалищной костей.
Что провоцирует Переломы таза, осложненные повреждением тазовых органов
Механизм травматического повреждения таза может быть различным. Но чаще всего это сдавление при автомобильных авариях, наездах на пешеходов, обвалах зданий, земли и т.д. Сдавление может быть передне-задним, боковым.
Симптомы Переломов таза, осложненных повреждением тазовых органов
Мочеиспускательный канал у мужчин повреждается чаще, чем мочевой пузырь. Разрыв бывает полным и неполным. Основной признак такой травмы - частичная или полная задержка мочи. Иногда у наружного края отверстия мочеиспускательного канала появляется капля крови. При полном разрыве мочеиспускательного канала катетер провести в мочевой пузырь невозможно, при этом из катетера появляется кровь, что свидетельствует о полном повреждении мочеиспускательного канала. Появление сначала кровянистой мочи, а в последующем выделение чистой мочи - признак частичного повреждения мочеиспускательного канала.
Диагностика Переломов таза, осложненных повреждением тазовых органов
При переломах переднего отдела тазового кольца часто наблюдаются разрывы мочевого пузыря и мочеиспускательного канала. Раннее распознавание этих повреждений имеет большое значение для прогноза.
Пострадавшим с такой патологией предлагают помочиться: если моча светлая, обычного цвета, то, как правило, повреждений мочеполовой системе нет; если в моче кровь - это всегда указывает на повреждение почек. В случае, если мочеиспускание невозможно, следует осторожно ввести мягкий катетер с соблюдением правил асептики. В сомнительных случаях рекомендуют перед операцией ввести в мочевой пузырь 200-300 мл антисептической жидкости; если целость пузыря не нарушена, жидкость через катетер будет выделяться полностью, а при повреждении - частично. Выделение через катетер небольшого количества кровянистой мочи при наличии перелома передних отделов таза - убедительный симптом разрыва мочевого пузыря.
Лечение Переломов таза, осложненных повреждением тазовых органов
Как только установлен диагноз повреждения мочевого пузыря или мочеиспускательного канала, больного немедленно надо оперировать.
Консервативное лечение . Ведущая роль, которая отводится консервативным методам лечения больных с переломами костей таза, сопровождающимися нарушением непрерывности тазового кольца, определила необходимость пересмотра фиксирующих и репонирующих возможностей, которые в общепринятом варианте не обеспечивают правильного восстановления тазового кольца.
Лечение покоем на жесткой постели . Метод применяют при незначительном смещении костных отломков. Анализ приведенных в литературе укладок больных в постели для лечения указанным способом показал, что ни одна из них не обеспечивает необходимого расслабления мышц. При движении тела или конечностей (уход за больным, самообслуживание) вследствие болевого синдрома напряжение мышц еще более увеличивается, способствуя вторичному смещению костных отломков.
Лучшая обездвиженность отломков достигается при укладывании больного на спину, сгибании тазобедренных суставов под углом 35-40°, коленных суставов - под углом 125-135°, поднятии головного конца туловища до сгибания в грудопоясничном отделе позвоночника под углом 40-45°; голени ротируют кнаружи под углом 45° при отведении нижних конечностей на 5-10°. В таком положении пострадавшего мышцы-антагонисты в большей степени, чем при любой другой укладке, взаимно уравновешивают друг друга. Благодаря этому существенно снижается опасность вторичного смещения костных отломков. Изучение рентгенограмм таза в процессе лечения указанным способом позволило установить, что в этом положении у пострадавших практически не наблюдается вторичного смещения отломков, которое нередко при лечении в типичном положении Волковича.
Лечение управляемым тазовым поясом. Ограниченные возможности лечения больных с разрывами лобкового симфиза и крестцово-подвздошного сустава традиционными методами: подвешивание таза в гамаке, применение стягивающих повязок - явилось основанием к использованию более совершенного устройства - управляемого тазового пояса.
Тазовый пояс может быть изготовлен в любом ортопедо-травматологическом отделении. Он состоит из матерчатой части, кожаной части и шести ремней с липкой кромкой - по три с каждой стороны: два являются основными, а 4 - вспомогательными, они заканчиваются металлическими кольцами. Для промежности делается специальная вырезка.
Ограничительные ремни одними концами закреплены за нижнюю часть полотнища, а на других концах имеются петли, пришитые у основания ремней.
Тазовый пояс накладывают после предварительного выполнения внутритазовой новокаиновой блокады по Скольникову-Селиванову с обеих сторон. Положение больного на спине, на кровати со щитом. Устанавливают две стандартные балканские рамы, расстояние между перекладинами соответствует ширине кровати. Под таз и крестец подводят матерчатую часть гамака, кожаная часть гамака охватывает таз спереди и с боков.
При наложении тазового пояса необходимо, чтобы два ремня совпадали с верхним краем подвздошной кости, а два находились на уровне больших вертелов бедренных костей. Все 6 ремней перекрещивают над тазом. За кольца укрепляют прочные шнуры, за которые через демпферирующие пружины подвешивают груз, предварительно продев шнуры через блоки балканской рамы. Грузы устанавливают на высоте каждого ремня. Величину грузов и направление тяг за ремни в каждом конкретном случае выбирают индивидуально в зависимости от величины диастаза и характера смещения отломков. Репозицию осуществляют за счет соответствующего направления действия сил тяг за ремни, а компрессия подвешенными грузами удерживает кости в процессе лечения.
Конструктивные особенности позволяют успешно использовать пояс при лечении как изолированных разрывов лобкового симфиза и крестцово-подвздошного сустава, так и сочетающихся с переломами костей переднего и заднего полуколец таза при большом поперечном и незначительном продольном смещении отломков.
Лечение скелетным вытяжением. Метод применяют при наиболее сложных переломах и переломовывихах костей таза с целью устранения продольного смещения половины таза кверху. Эффективность метода повышается при скелетном вытяжении непосредственно за тазовые кости. Правда, при использовании больших грузов тяга за тазовые кости нередко вызывает осложнение: прорезывание спиц через подвздошную кость. Для эффективного использования больших грузов с целью восстановления анатомических соотношений смещенных фрагментов таза в ЦИТО применяют прямоугольные металлические пластины с отверстиями под спицы с упорными площадками. Размеры пластин 50 * 30 * 30 мм.
Под местной анестезией делают разрез длиной 3-4 см от передне-верхней оси подвздошной кости вдоль ее гребня. Распатором с наружной стороны таза тупо отслаивают мягкие ткани и на гладкую поверхность подвздошной кости с внутренней стороны укладывают пластину. Через отверстия в пластине в зависимости от направления предполагаемой тяги вводят две или более спиц с упорными площадками. За свободные концы спиц подвешивают грузы. Рану зашивают наглухо. Тягу, осуществляют в сторону, противоположную смещению костей тазового кольца, грузами, необходимыми для восстановления его непрерывности.
Скелетное вытяжение непосредственно за подвздошные кости имеет следующие преимущества:
- достигается наибольшая эффективность действия приложенных сил вытяжения без потерь на передачу, как это имеет место при тракции за надмыщелки бедра;
- при двустороннем вытяжении за подвздошные кости и перекресте тросов появляется возможность устранения ротационного смещения половины таза.
У больных с повреждением лобкового симфиза и крестцово-подвздошного сустава со значительным смещением половины таза кверху скелетное вытяжение непосредственно за тазовые кости сочетают с вытяжением за нижние конечности.
При двустороннем скелетном вытяжении целесообразно применять спаренные раздвижные шины, опоры которых связаны между собой с одной стороны шарниром, а с другой - раздвижной дугой с пазом для фиксирующего винта. Этот прием создает постоянное направление тяги и препятствует вторичному смещению отломков.
Лечение скелетным вытяжением в сочетании с тазовым поясом. Метод применяется при продольном смещении половины таза кверху повреждении сочленений. При таком характере повреждений необходимо наряду с восстановлением целости тазового кольца и устранением смешений добиваться полной адаптации суставных поверхностей лобкового симфиза и крестцово-подвздршного сустава. Только устранения смещений костных отломков при наличии поврежденных сочленений таза недостаточно для благоприятного исхода лечения. Неплотный контакт суставных поверхностей, а тем более микроподвижность в этих местах, возникающая при движениях больного в кровати, часто ведет в последующем к развитию функциональной недостаточности сочленений, явлений артроза, появлению болей и других неблагоприятных последствий травмы. Только полная адаптация суставных поверхностей лобкового симфиза и крестцово-подвздошного сустава в условиях абсолютного обездвиживания костных отломков делает возможным получить хороший результат.
Лечение начинают с устранения смещения половины таза по ширине и лишь после этого монтируют тазовый пояс и устраняют смещение по ширине. В тазовом поясе больному разрешают изменять положение в постели. Через 6-7 нед прекращают скелетное вытяжение и заменяют его на 1-2 нед манжеточным. Тазовый пояс вставляют на весь срок стационарного и амбулаторного лечения, повторный осмотр проводят через 3,5-4 мес с момента травмы, при отсутствии противопоказаний снимают тазовый пояс и разрешают ходить без костылей.
Лечение методом чрескостного остеосинтеза. Аппаратный метод лечения показан прежде всего при множественных и сочетанных повреждениях таза, а также при полифрагменарных переломах. Стабильная наружная фиксация облегчает проведение всего лечебного процесса и уход за больными, находящимися тяжелом состоянии. Аппаратный метод лечения целесообразно применять у больных с неблагоприятным характером переломов тазовых костей, которые обычно плохо поддаются лечению консервативными методами (разрывы лобкового симфиза с большим поперечным и продольным расхождением лобковых костей; диагональные переломы типа Мальгеня; двусторонние переломы переднего и заднего отделов тазового кольца; переломы, сочетающиеся с повреждением вертлужной впадины и центральным вывихом бедра, и др.).
Для лечения методом чрескостного остеосинтеза в ЦИТО разработан аппарат Черкес-Заде. Используют резьбовые стержни, которые могут быть введены в крылья подвздошных костей, лобковые кости и в надвертлужную область таза. Направление и место введения стержней зависят от вида перелома. Репозицию переломов осуществляют на стационарной, крепящейся к операционному столу части аппарата. Стержни соединяют между собой резьбовыми балками на двух уровнях, чем достигается высокая стабильность фиксации. Остаточное смещение костных фрагментов устраняют с помощью соединительных узлов посредством перемещения стержней по балкам и создания дополнительных рычагов в аппарате из стандартных узлов. После операции больные, как правило, быстро выходят из тяжелого состояния, становятся мобильными и, что особенно важно, переходят на самообслуживание.
Первичный и отсроченный остеосинтез. Оперативные методы чаще используют при изолированных повреждениях таза, которые значительно меньше влияют на общее состояние пострадавших, чем множественные и сочетанные травмы. При свежих переломах костей таза операция показана в случаях безуспешного лечения консервативными методами при условии хорошего общего состояния больных. Операцию следует выполнять не позже чем через 2,5-3 нед с момента травмы. В более поздние сроки оперативное вправление становится трудным, иногда даже невозможным.
Для стабильной фиксации костных отломков при накостном остеосинтезе переломов таза в ЦИТО применяют специальное устройство с набором пластин многозвенной регулируемой конструкции, разработанной Д. И. Черкес-Заде. Это устройство содержит пластины, оснащенные втулками с эллипсоидным пазом. В ходе операции пластины могут быть соединены между собой посредством фигурного кольца с эллипсоидной головкой, чем достигаются необходимые длина и конфигурация сборной конструкции и любые нужные углы между звеньями. В с е это позволяет обеспечить прочную фиксацию отломков в любой части таза.
Точная репозиция отломков и их обездвиженность создают благоприятные условия для репаративной регенерации. Так, незрелая интермедиарная костная мозоль после остеосинтеза костей таза появляется уже в первые 2-3 нед после фиксации отломков, а первичное костное сращение наступает через 4-8 нед после операции. При консервативном лечении, когда не достигнута должная репозиция, как правило, происходит вторичное костное сращение, которое наступает не ранее чем через 3-6 мес.
Стабильный остеосинтез переломов костей таза позволяет активно вести больного без дополнительной внешней иммобилизации, значительно сокращает сроки стационарного лечения, предотвращает развитие тяжелых посттравматических деформаций таза.
Для хирургического восстановления повреждений лобкового симфиза применяют сухожильные трансплантаты.
Послойно открывают область поврежденного лобкового симфиза, по передней и задней поверхностям вертикальных нисходящих ветвей лобковых костей от центра к периферии в виде фартука отслаивают надкостницу. В лобковых костях в переднезаднем направлении симметрично с каждой стороны формируют по два канала. Через каналы на двух уровнях параллельно друг другу проводят сухожилия. В случаях разновысоких смещений дополнительно проводят в косом направлении третье сухожилие. После репозиции сухожилия в состоянии максимального натяжения фиксируют лигатурами, а затем укрывают надкостницей, что обеспечивает герметизацию трансплантатов, необходимую для сохранения рессорности сочленения. Дополнительно производят пластику передних связок симфиза и восстановление пузырно-лобковой связки.
При одновременном повреждении лобкового симфиза и крестцо-воподвздошных суставов с расхождением по ширине без дополнительного смещения половины таза кверху с помощью приведенной операции можно не только репонировать лобковые кости в области симфиза, но и восстановить правильные анатомические соотношения в крестцово-подвоздошных суставах при условии, что операцию выполняют не позже 7-9-х суток после травмы. Если операция произведена в более поздние сроки, то удается устранить только расхождение лобковых костей по ширине.
При полифокальных переломах костей таза в сочетании с повреждением лобкового симфиза аллотендопластику симфиза дополют остеосинтезом.
Своевременно не устраненное смещение отломков тазовых костей из-за сочетанного повреждения внутренних органов, множественных переломов длинных трубчатых костей, усугубляющих травматологический шок, а в ряде случаев неэффективность консервативного лечения или невозможность своевременного оказания специализированной помощи при травме служат причинами сложных и взаимосвязанных анатомических изменений: деформации таза, позвоночника, функциональных нарушений в суставах нижних конечностей. Эти изменения затрудняют ходьбу, изменяют статику, обусловливают перекос таза и сколиотическую установку позвоночника. Все это сопровождается болями и значительно снижает трудоспособность больных, а во многих случаях является причиной инвалидности.
Оперативное лечение застарелых повреждений таза с нарушением непрерывности тазового кольца является одной из трудных проблем травматологии и ортопедии.
В литературе описываются лишь единичные случаи восстановительных операций по поводу застарелых разрывов лобкового симфиза, изолированных или сочетающихся с разрывом крестцово-подвздошного сустава.
Производятся оперативные вмешательства, направленные на восстановление тазового кольца (переднего и заднего его отделов), с использованием аутопластических материалов и различных фиксирующих конструкций.
Показаниями к костно-пластической операции по восстановлению тазового кольца служат:
- застарелые повреждения лобкового симфиза и крестцово-подвздошного сустава с расхождением лобковых костей более чем на 5 см;
- застарелые повреждения лобкового симфиза и крестцово-подвздошного сустава с расхождением лобковых костей более чем на 5 см, с неправильно сросшимся переломом переднего отдела тазового кольца;
- застарелые разрывы лобкового симфиза с расхождением лобковых костей более чем на 5 см, сопровождающиеся повреждением кре-стцовоподвздошного сустава с вывихом половины таза и неправильным сращением костей переднего и заднего отделов тазового кольца.
При значительном расхождении лобковых костей (более 10 см) и невозможности устранить его консервативными методами первый этап восстановительного лечения заключается в наложении стержневого аппарата наружной фиксации, с помощью которого производят максимальное сближение лонных костей.
В случаях, если расхождение лобковых костей произошло в одной плоскости и имелось повреждение крестцово-подвздошного сустава, применяют аппарат Илизарова. Если разрыв симфиза сочетают с повреждением крестцово-подвздошного сустава и смещением половины таза, используют аппарат Черкес-Заде, снабженный репонирующим устройством, позволяющим одновременно устранить любой вид смещения тазовых костей и удерживать их в достигнутом положении в течение необходимого времени. При отсутствии болей в заднем отделе тазового кольца и костном сращении крестцово-подвздошного сустава, подтвержденном рентгенологически, аппарат наружной фиксации с целью сближения лобковых костей не накладывают, а ограничиваются восстановлением переднего полукольца таза.
Второй этап хирургической реабилитации больных с застарелыми повреждениями тазового кольца направлен на стабилизацию его заднего отдела, который, как известно, несет основную статическую нагрузку. С этой целью выполняют артродез крестцово-подвздошного сустава с использованием для остеосинтеза фигурных пластин многозвенной конструкции, длину и конфигурацию которых подбирают во время операции. Применение этой конструкции обеспечивает надежную, устойчивую фиксацию костей таза и развитие анкилоза в крестцово-подвздошном сочленении.
Методика костно-пластического восстановления заднего полукольца таза. Больного укладывают на живот. Разрез начинают на два поперечных пальца кпереди от задней верхней оси подвздошной кости, продолжают по гребню подвздошной кости кзади и заканчивают параллельно средней линии. Обнажают крестцово-подвздошный сустав, иссекают остатки связок, хряща и рубцы. После сближения костей в паз, сделанный в крестце и подвздошной кости, плотно вводят аутотрансплантат. Тазовые кости и аутотрансплантат фиксируют фигурной пластиной и накладывают гипсовую повязку.
Третий, завершающий, этап хирургической реабилитации предусматривает костно-пластическое восстановление переднего отдела тазового кольца. Оставшийся дефект между лонными костями замещают костным аутотрансплантатом необходимых размеров, взятым из крыла подвздошной кости. Аутотрансплантат фиксируют фигурными пластинами.
Методика костно-пластического восстановления переднего полукольца таза. Разрез кожи производят параллельно нижней поперечной складке живота, на 1 см ниже нее. Распатором отделяют надкостницу от кости и отводят в сторону передней поверхности лобкового симфиза до лонных бугорков. Важно не травмировать бугорки, особенно в месте прикрепления пупартовой связки. После обнажения передней поверхности лобкового симфиза рассекают прямые мышцы живота в местах прикрепления к лобковым костям до лонных бугорков и проникают пальцем по задней поверхности лобкового симфиза в предпузырное пространство. Тупым путем предпузырную фасциальную пластину с передней стенкой мочевого пузыря смещают кзади. Такое выделение производят по всему поперечнику раны. Затем с помощью распатора скелетируют участки края лобкового симфиза. Из области симфиза удаляют хрящевую ткань и долотом делают клиновидный паз на боковых поверхностях лобковых костей. Высота уступа должна соответствовать высоте аутотрансплантата, которая может варьировать от 2 до 4 см, что необходимо для устойчивого прилегания его к костям таза.
По окончании операции на 2-3 мес накладывают двустороннюю укороченную кокситную гипсовую повязку до коленного сустава или продолжают фиксацию в стержневом аппарате. После снятия гипсовой повязки или аппарата и рентгенологического контроля назначают курс лечебной физкультуры, массажа и физиотерапии; больного выписывают для амбулаторного лечения в ортопедическом стягивающем поясе.
Методика фиксации крестцово-подвздошного сустава методом проволочного серкляжа менее сложная. Способ позволяет стабилизировать сустав и в то же время сохранить фун -

Кцшо амфиартроза. Остеосинтез проволочным серкляжем противопоказан при наличии отломков в области сустава .
Положение больного на операционном столе лежа на животе. Производят дугообразный разрез от заднего гребня подвздошной кости каудалыюн медиально. Отодвигают ягодичные мышцы, достигают тыльной стороны крестцово-подвздошного сустава. Производят вправление вывиха или репозицию перелома . В латеральную часть крестца и задний отдел подвздошной кости , отступя на 1,5-2 см от амфиартроза, вводят по 3 сиопгиозных винта длиной 30 мм. После рентген-контроля вправления вывиха за головки винтов проводят проволоку. Ход проволочных петель напоминает способ шнурования ботинка (рис. 7.24).
При повреждении тазового кольца с вертикальной нестабильностью для остеосннтеза можно применять болты-стяжки. Болт вводят сзади крестца из одной задне-верхней ости подвздошной кости в другую, делая ненужной прямую фиксацию винтами. Для предупреждения ротации обычно вводят два болта (см. рис. 7.17). Остеосинтез крестцо
Нестабильность тазового кольца может быть связана с переломом крестца, причем при смещенных переломах зачастую
|
Рис.7.25. Принцип остеосинтезо крестцо: а - вид сверху, б - вид сзоди |

сеть повреждение
нервов, что является причиной боли в отдаленный период. В связи с этим в последние годы проявляется интерес к хирургическому лечению переломов
крестца.
Остеосинтез крестца выполняют с помощью узких пластин. Производят тыльный доступ к крестцу. Одну или две узкие пластины моделируют поперечно по крестцу после репозиции перелома . I1а уровне 1 и 3 крестцовых позвонков пластину фиксируют с обеих сторон к крылам крестца сионгноз-ными винтами. При оскольчатых переломах, если указанный вид фиксации невозможен, то пластину с одной или обеих сторон фиксируют к подвздошным костям . Для остеосинте-за можно применять реконструктивные пластины (рис. 7.25).
Послеоперационное лечение
Послеоперационное лечение зависит от вида повреждения и прочности фиксации .
После остеосинтеза повреждений таза тина В, положение конечностей свободное, валики под коленные суставы и гамак не применяют. С первых дней назначают лечебную гимнастику, которую проводят по трем периодам.
В первый период, продолжающийся 8-10 дней до снятия швов, проводят профилактику таких ранних послеоперационных осложнений, как пневмония, парез кишечника, флеботромбоз, атрофия мышц. С этой целью с первых дней назначают дыхательные упражнения статического типа, надувание мяча, дыхание через трубку или плотно сжатые губы.
Со 2-го дня вводят общеразвивающпе упражнения для верхних и нижних конечностей, мышц живота в облегченном положении, изометрические упражнения для мышц голени и бедра . Не рекомендуют отведение и ротацию в тазобедренных суставах , так как эти движения вызывают напряжение поврежденных связок, повторяя механизм травмы . Выполнение упражнений не должно вызывать боли.
Второй период начинается с момента снятия швов, то есть с 8-10-го дня, продолжается до окончания постельного режима. В этот период проводят дельнейшую активизацию больного, восстанавливают ротационные движения в тазобедренных суставах, укрепляют мышцы живота и конечностей, готовят больного к вертикальному положению. Повороты на живот и на бок разрешают через 10-14 дней, сидеть в постели - через 3 нед. Лечебную гимнастику проводят лежа в постели на спине, на боку, а к концу периода - на животе, /(ля укрепления мышц верхних и нижних конечностей делают упражнения с гантелями.
На 3-й неделе после операции больного поднимают с постели и разрешают ходьбу. В течение 2 нед целесообразно пользоваться костылями. С началом ходьбы гимнастика проводится по плану третьего периода: ее задача - укрепление мышц конечностей, туловища, позвоночника.
При повреждениях типа В2, В, в связи с повреждением не только лобкового симфиза, но и переломами лонных и седалищных костей добиться стабилизации переломов удается далеко не всегда, поэтому реабилитация больных проводится более осторожно и длительно.
После стабильной фиксации вентрального и дорсального отделов тазового кольца при повреждениях типа С пострадавшим разрешают самостоятельно поворачиваться в постели, лежать на животе и на боку, на 3-5-е сутки после операции назначают лечебную гимнастику, включающую пассивные н активные движения в тазобедренных суставах . Через 2-3 нед при отсутствии противопоказаний со стороны других органов и систем пациентов поднимают и разрешают ходить с помощью костылей, не нагружая поврежденной стороны таза до периода сращения перелома. Аппарат внешней фиксации после пробного снятия держателей стержней и контрольной рентгенографии снимают через 6 нед после операции. Пластины с вентрапьного отдела удаляют через 6 мес, пластины, размещенные на вентральной поверхности крестцово-подвздошного сустава, удалять нецелесообразно.
Прогноз
Прогноз результата лечения зависит от анатомичности восстановления дорсального отдела тазового кольца, неврологической симптоматики вегетативных нарушений (половая функция, недержания), высокого риска тромбоза, опасности послеоперационной грыжи, вторичной оссификацни, болезненного псевдоар! роза, укорочения конечности, лимфостаза.
С тех пор, как около 10 лет назад было опубликовано второе издание этой книги, травматические разрывы тазового кольца стали привлекать гораздо большее внимание. Ранее среди ортопедов господствовало мнение, что выжившие пациенты с разрывом тазового кольца не имели больших проблем, связанных с произошедшим скелетно-мышечным повреждением. Однако современный опыт показывает, что пациенты с нестабильным разрывом тазового кольца могут значительно выиграть от оперативной фиксации. Стабилизация может быть очень важна для сохранения жизни пациента, как было показано в случае переломов бедренной кости. Этим также можно улучшить отдаленные функциональные результаты после нестабильных повреждений таза. Это серьезные травмы со смертностью более 10%, из которых 4% - за счет внутритазового кровотечения. Сложной проблемой для лечения остается ретроперитонеальное кровотечение, связанное с травмой таза. Поэтому мы включили в данное третье издание главу, посвященную переломам таза.
Вертикальные стабильные переломы костей таза, составляющие приблизительно 65% общего числа переломов, не требуют, как правило, стабилизации. Тем не менее, за некоторым исключением, нестабильные переломы таза лучше всего лечить какой-либо из форм стабилизации - внутренней или наружной.
9.2 Стабильность таза (рис. 9.1)
Стабильность тазового кольца зависит от взаимодействия заднего, несущего вес тела, крестцово-подвздошного комплекса, который включает в себя крестцово-подвздошное сочленение и основные крестцово-подвздошные, крестцово-бугорные и крестцово-остистые связки, а также мышцы и фасции тазового дна. Исключительно прочные дорзальные крестцово-подвздошные связки поддерживают нормальное положение крестца в тазовом кольце. Крестцово-остистые связки противостоят наружной ротации гемипельвиса, в то время как крестцово-бугорные связки противостоят ротационным силам в сагиттальной плоскости.
Главными силами, действующими на таз, являются ротация кнаружи, ротация кнутри и вертикальные сдвигающие силы. Каждая из этих сил приводит к различным типам перелома таза (рис.9.2).
Рис. 9.1
а,b Костно-связочные структуры, необходимые для стабильности таза, (из Tile 1984). с Аналогия с подвесным мостом.
Рис. 9.2 Силы, действующие на тазовое дно, в особенности на Lig. Sacrospinosalis, lig. sacrotuberosa.
9.3 Классификация (по Tile 1988)
Переломы таза делят на три типа. Перелом типа А - стабильный, с минимальным смещением и, как правило, без нарушения целостности тазового кольца. Выявляемые клинически разрывы проявляются либо в виде ротационной нестабильности (тип В), либо в ее сочетании с вертикальной нестабильностью (тип С). Смещение половины таза кзади и кверху в вертикальной плоскости возможно лишь в том случае, если разорван задний крестцово-подвздошный комплекс и повреждена диафрагма тазового дна. Поэтому повреждения, которые стабильны в вертикальном направлении (тип А или В), не могут, уже по определению, быть вертикально смещенными.
9.3.1 Тип А - стабильный, с минимальным смещением (рис. 9.3)
При этом типе Перелома тазовое кольцо стабильно и смещение незначительно. При переломе типа А1 тазовое кольцо не вовлечено. Могут возникать отрывы Spina iliaca anterior superior или inferior и/или Tuber ischiadicum. При переломе типа А2 крылья подвздошной кости могут быть сломаны без вовлечения тазового кольца, или же наблюдается перелом тазового кольца без смещения. Бывает также одно- и двусторонний перелом ветвей лонной кости („седельный перелом"). Часто лишь при помощи сканирования может быть выявлено сочетанное повреждение заднего комплекса, при котором, однако, смещение отсутствует и тазовое кольцо стабильно.
Переломы типа A3 являются поперечными переломами крестца и копчика без вовлечения тазового кольца. Выделяют несмещенные поперечные переломы крестца; смещенные поперечные переломы крестца; или переломы копчика.
9.3.2 Тип В - ротационно нестабильный, вертикально стабильный (рис. 93,95)
При этом особом типе травмы задние связки таза и тазового дна остаются интактными, что предохраняет от вертикальной нестабильности, однако имеется ротационная нестабильность.
9.3.2.1 Тип В1 - перелом типа „открытой книги", ротация кнаружи
Это повреждение вызвана силой, вращающей кнаружи, что приводит к разрыву лонного сочленения и возникновению похожего на раскрытую книгу состояния костей таза. Половины таза нестабильны в положении наружной ротации; критическая точка достигнута тогда, когда Spina iliaca posterior superior упирается в крестец. При таком типе травмы задние связочные структуры остаются интактными, так что сохраняется вертикальная стабильность. Возможно одно- и двустороннее повреждение. Бели лонное сочленение открыто менее, чем на 2-2,5 см, то разорван лишь симфиз, a Lig. sacrospinosus и Lig. sac-roiliacalis anterior сохранены. Если симфиз открыт более чем на 2,5 см, то имеет место разрыв и обеих указанных связок.
9.3.2.2 Тип В2 - латеральная компрессионная травма, ротация кнутри
Тип В2.1 - латеральная компрессионная травма, односторонний тип
Латеральная компрессионная сила, приложенная к гемипельвису, обычно через Trochanter major, разрушает крестцово-подвздошный комплекс и вызывает вентральное повреждение с этой же стороны.

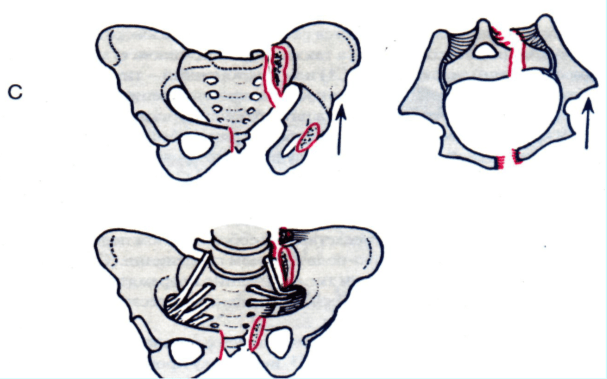
Оно может выражаться в переломе обеих ветвей Os pubis, верхней и нижней, перерастянутом, ослабленном симфизе или косом переломе верхней ветви, проходящем наклонно через симфиз - так называемым „наклонным переломом" („Tilt fracture"). Заднее повреждение представляет собой компрессионный перелом передней части крестца. И вновь, интактные связки таза, как и интактная диафрагма тазового дна, не позволяют возникнуть вертикальному смещению при этом типе перелома: поэтому он имеет внутреннюю ротационную нестабильность, однако стабилен в вертикальном направлении.
Тип В 2.2 - латеральное компрессионное повреждение, контралатеральный тип („рукоятка корзины")
Боковая сдавливающая сила, приложенная к подвздошной кости, может привести к разрушению крестцово-подвздошного комплекса с одной стороны, и смещению переднего геми-пельвиса в противоположную сторону. Поврежденная половина таза поворачивается кнугри вплоть до 40°, а также кпереди, что напоминает рукоятку корзины. Это особая форма повреждения приводит не только к ротационной деформации гемипельвиса, но и к нарушению соответствия длины нижних конечностей вследствие смещения бедренного сустава. Заднее повреждение обычно представляет собой компрессионный перелом крестца с вовлечением передней порции крестцово-подвздошного сочленения, сравнимый с компрессионным переломом позвонка. Гемипельвис смещен кнугри, однако от вертикального смещения предохраняют интактные связки тазового дна (Ligg. sacrospinosus, sacrotuberosus). Переднее (вентральное) повреждение может включать в себя перелом лишь одной, контрлатеральной, лонной дуги, всех четырех дуг или двух контрлатеральных ветвей и разрыв симфиза. При репозиции более важным является устранение ротационного смещения гемипельвиса, нежели вытяжение по длине.
9.3.2.3 Тип ВЗ - двусторонний перелом типа В
9.3.3 Тип С - ротационно и вертикально нестабильный (вертикальный сдвиг) (рис. 9.3, 9.6)
Это повреждение характеризуется разрывом всего тазового дна, вовлечением заднего крестцово-подвздошного комплекса, а также Iigg. sacrospinosa et sacrotuberosa. Травма может носить односторонний характер (тип С1) или двусторонний - типы С2 и СЗ. Бесспорными свидетельствами вертикальной нестабильности являются: смещение гемипельвиса кзади более чем на 1 см; отрыв поперечного отростка пятого поясничного позвонка; нарушение прикрепления к кости крестцово-остистых связок либо от крестца, либо от гребня седалищной кости. Диагностику вертикальной нестабильности лучше всего проводить клинически и при помощи компьютерной томографии (КТ). При всех травмах типа С переднее повреждение может представлять собой разрыв симфиза, перелом нижней и верхней ветвей лонной кости, перелом всех четырех ветвей или перелом двух ветвей и разрыв симфиза. При односторонней травме (тип С1) заднее повреждение может представлять собой перелом подвздошной кости (С 1.1), вывих или переломо-вьших в крестцово-подвздошном сочленении (С1.2) или перелом крестца (С1.3).
При полном двустороннем типе СЗ задние повреждения могут быть представлены также переломами крестца, переломами со смещением крестцово-подвздошного сочленения, или переломами подвздошной кости.
Разрывы тазового кольца, сочетающиеся с переломами вертлужной впадины, также всегда относят к повреждениям типа СЗ, поскольку прогноз зависит более от перелома вертлужной впадины, нежели от разрыва тазового кольца.
Рис. 9.4 - 9.6 Классификация переломов таза. Для подгруппы А смотрите текст (раздел 9.3.1).
Рис. 9.5 Разрыв симфиза типа В1, тл. повреждения типа „открытой книги". Латеральные компрессионные переломы типаВ2.1.иВ2.2.
Рис. 9.6 Перелом подвздошной кости (С1.1). Разрыв крестцово-подвздошного сочленения (С1.2). Переломкрестца(С1.3).


9.4 Принятие решения и показания к операции
Вертикально стабильные переломы типов А и В редко требуют применения внутренней или наружной фиксации. В частности, переломы типа А обычно лечат консервативно.
Переломы типа В являются ротационно нестабильными, однако они стабильны в вертикальной плоскости. В случае переломов типа В1 („перелом открытой книги", „open book fracture"), если лонные кости расходятся более, чем на 2,5 см, стабилизации можно достичь либо использованием простого наружного скелетного вытяжения, либо путем наложением пластины с двумя отверстиями по верхней поверхности Symphysis pubis.
Латеральные компрессионные переломы типа В2.1 лечат, как правило, консервативно. Ни наружная, ни внутренняя фиксация не требуются. Оперативная фиксация показана иногда лишь у пациентов с политравмой, когда стабилизация перелома значительно облегчает уход. Переломы типа ВЗ также являются вертикально стабильными, однако могут приводить к появлению разницы в длине нижних конечностей. Если эта деформация неприемлема для пациента, то с целью ротации половины таза кнаружи и восстановления длины ноги хирург может использовать штифты наружного фиксатора. После достижения приемлемой репозиции завершают создание наружной рамы. Показания ко внутренней фиксации ставят редко.
В то же время при вертикальных нестабильных С1- и С2-переломах внутренняя фиксация показана почти всегда. Могут быть использованы наружная фиксация, внутренняя фиксация по передней и/или задней поверхности, или же сочетание обоих методов. Стабилизация перелома типа СЗ будет зависеть от вида перелома вертлужной впадины и разрыва тазового кольца.
9.5 Доступы
9.5.1 Передние отделы таза (рис.9.7)
Доступ к симфизу обычно осуществляют через поперечный разрез по Pfannenstiel. Иногда, если стабилизацию симфиза выполняют одновременно с лапаратомией, используют параректальный или срединный абдоминальный доступ. Изолированные переломы ветвей лонной кости редко требуют хирургического вмешательства. Тем не менее, если остеосинтез их сочтен необходимым, то может быть использован описанный выше доступ. При латеральной локализации перелома следует использовать доступ через подвздошно-паховый разрез. Необходимо соблюдать осторожность, чтобы имплантированные шурупы не попали в тазобедренный сустав (рис. 9.7е).
Рис. 9.7 Доступы и фиксация передних отделов таза,
А Поперечный надлонный доступ,
B Репозиция перелома типа „открытой книги ".
C Полутрубчатая пластина с двумя отверстиями или DCP, фиксированные к обеим дугам лонной кости большими спонгиозными костными шурупами с длинной резьбой. Эта фиксация адекватна для переломов типа „открытой книги" без задней нестабильности; при этом возможна немедленная мобилизация.
D Использование двух пластин в случае, где задняя стабилизация переломов типа С не может быть выполнена немедленно. По передней поверхности наложена реконструкционная 3,5-мм пластина.
Е Реконструкционная пластина использована для стабилизации перелома ветви лонной кости.


9.5.2 Задние отделы таза
Доступ к крестцово-подвздошному комплексу может быть осуществлен спереди или сзади.
9.5.2.1 Передний доступ
Для доступа к передней части крестцово-подвздошного сочленения или подвздошной кости может быть использована задняя половина подвздошно-пахового разреза. Крестцово-подвздошное сочленение может быть легко идентифицировано после отделения М. iliacus от внутренней стенки подвздошной кости. Необходимо соблюдать, в любом случае, осторожность, чтобы избежать повреждения нервного корешка L5, который проходит тотчас медиальнее сустава.
9.5.2.2 Задний доступ
Доступ к переломам крестца, переломо-вывихам крестцово-подвздошного сочленения и переломам подвздошной кости может быть осуществлен сзади. Необходимо соблюдать осторожность, в особенности у пациентов со сдавлениями в тазовой области, когда ткани имеют тенденцию к некротизации, при использовании задних доступов. Кровоснабжение этой зоны всегда хуже, чем спереди. При переломах подвздошной кости разрез необходимо выполнять в вертикальном направлении в одном сантиметре латеральнее Spina iliaca posterior superior, избегая места прилегания края кости к коже.
9.6 Репозиция
Даже при наличии хорошего хирургического доступа репозиция переломов таза бывает сложной. Требуется специальное оборудование, включающее в себя тазовые репозицион-ные зажимы, остроконечные репозиционные зажимы и специальные вертлужные зажимы (рис. 9.11). Разрывы симфиза могут быть репонированы, а результаты репозиции фиксированы острыми репозиционными зажимами или тазовыми репозиционными зажимами. Тазовые репозиционные зажимы также полезны при переднем доступе ко крестцово-подвздошному сочленению. При всех видах доступов для оценки точности репозиции необходимо идентифицировать большую седалищную вырезку.
9.7 Методы внутренней фиксации
9.7.1 Симфиз (рис. 9.7)
Если разрыв лобкового симфиза является частью стабильного перелома типа „открытой книги" (В1), то будет достаточным использование 4,5 или 3,5-мм динамической компрессионной пластины (DCP) с двумя или тремя отверстиями или реконструкционной пластины. При этом пластины должны быть расположены по верхней поверхности симфиза и фиксированы спонгиозными шурупами с длинной резьбой. Если разрыв симфиза является
Рис. 9.8 Наиболее безопасный метод стабилизации перелома кресца при помощи крестцовых стяжек; две стяжки идут от задних отделов одного подвздошного гребня к другому для предупреждения ротации.

составной частью вертикального нестабильного перелома типа С и заднее повреждение не может быть стабилизировано, то в этом случае рекомендуется фиксировать симфиз двумя пластинами - сверху и спереди. Вентрально необходимо использовать 3,5-мм или 4,5-мм тазовую реконструкционную пластину, которой придана оптимальная форма, и фиксировать ее соответствующими спонгиозными шурупами с длинной резьбой.
9.7.2 Переломы крестца
В случае вертикального нестабильного (тип С) перелома, наиболее безопасным методом стабилизации перелома крестца является использование крестцовых стяжек. Эти стяжки проходят от одного из гребней подвздошной кости к другому, что делает необязательным использование непосредственной фиксации перелома стягивающими шурупами. Для предотвращения ротации используют две крестцовых стяжки (рис. 9.8). Стягивающие стержни должны быть расположены кзади от крестца для предупреждения проникновения в спиномозговой канал. Нервы, выходящие через Foramina sacralia dorsalia, можно контролировать визуально и избежать их повреждения. Расположение вентральных точек выхода нервов определяют при помощи пальца, введенного вдоль Inzisura ischiadica в переднем направлении (рис. 9.9Ь).
В качестве альтернативы, особенно при псевдоартрозах, можно использовать стягивающие шурупы, введенные в крестец в поперечном к линии перелома направлении. Для предупреждения попадания шурупов в спиномозговой канал необходима визуализация заднего Foramina sacralia и задней части подвздошной кости, а также наличие ЭОП (рис. 9.9). Шурупы можно ввести и чрескожно под контролем ЭОП. Применение канюлированых спонгиозных шурупов в значительной степени облегчает операцию.
Рис. 9.9 Фиксация вывиха в крестцово-подвздошном сочленении 6,5-мм спонгиозными шурупами (по Matta).
А Точка введения спонгиозных шурупов.
B Введение указательного пальца через Incisura ischiadica помогает придать правильное направление сверлу,
С Рентгенологический контроль положения шурупа,
D, E Правильное расположение спонгиозных шурупов.
F Направления сверления, которых необходимо избегать (Foraminasacralia, спиномозговой канал, крупные сосуды).


9.7.3 Вывих в крестцово-подвздошном суставе
При острых вывихах в крестцово-подвздошном сочленении могут быть использованы как передние, так и задние доступы. Выбор доступа зависит от многих факторов, включая состояние кожи и мягких тканей, наличие колостомы и конкретного типа сопутствующего перелома подвздошной кости или крестца.
9.7.3.1 Передний доступ (рис.9.10)
Передний доступ имеет предпочтение перед задним несмотря на то, что чрескожное введение канюлированых шурупов сзади стало в последнее время популярным. Стабильной внутренней фиксации достигают путем использования 3,5-мм DCP с двумя или тремя отверстиями. Пластину фиксируют по передней поверхности крестцово-подвздошного сочленения. В крестец можно ввести лишь один шуруп, поскольку слишком медиальное его расположение может повредить нервный корешок L5. Аналогично и в прилежащую подвздошную кость можно ввести лишь один или два шурупа, поскольку кость быстро истончается в латеральном направлении и прочная фиксация шурупов не может быть гарантирована.
9.7.3.2 Задний доступ (рис. 9.9)
Смещение в крестцово-подвздошном суставе можно стабильно фиксировать при помощи задних стягивающих шурупов. В этом случае 6,5-мм стягивающие шурупы необходимо ввести в крыло подвздошной кости. Поэтому крестец необходимо выделить для обеспечения прямой пальпации и контроля точности направления введения шурупа. В качестве альтернативы можно использовать чрескожное введение канюлированных спонгиозных шурупов. Риск повреждения нервных структур можно снизить путем использования осциллирующей насадки к дрели.
9.7.4 Переломы подвздошной кости (рис. 9.11)
Переломы подвздошной кости лучше всего стабилизировать по стандартной схеме стабильной внутренней фиксации с использованием межфрагментарной компрессии стягивающими шурупами, если возможно, и с применением 3,5- или 4,5-мм тазовых реконструкционных пластин с соответствующими спонгиозными шурупами с длинной резьбой для нейтрализации перелома. Пластину необходимо расположить рядом с Christa iliaca, поскольку кость ближе к середине таза становится очень тонкой.
Рис. 9.10
А Разрез при переднем доступе к подвздошно-крестцовому сочленению.
B Отделение М. Шасш от внутренней поверхности подвздошной кости открывает кресцово-подвздошное сочленение, которое затем фиксируют, как минимум, двумя короткими DCP. Только один шуруп можно ввести в крестец, не повреждая нервный корешок L5.
Рис.9.11 Репозиционный зажим, толкатель и ретрактор для N. ischiadicus весьма полезны в хирургии таза.
Рис. 9.12 Переломы подвздошной кости фиксированы спонгиозными шурупами в положении стягивания (а), пластинами DCP (b) иреконструкционной пластиной (с).


Литература:
Matta J, Saucedo T (1989) Internal fixation of pelvic ring fractures. Clin Orthop 242:83-98
Pennal GF, Tile M, Wadddl JP, Garside H (1980) Pelvic disruption: assessment and classification. Clin Orthop 151:12-21
Tile M (1984) Fractures of the pelvis and acetabulum. Williams and Wilkins, Baltimore
13.07.2014
Разрывы сочленений таза относятся к ротационным повреждениям и возникают под воздействием большой силы. Это сдавление таза в переднезаднем направлении или опосредованный удар по одной из половин таза, например, через согнутую и отведенную кнаружи нижнюю конечность. Как правило, отрывается одна из половин таза, двусторонняя ротация обеих половин встречается редко.
Под этими повреждениями подразумевают разрывы лобкового симфиза и крестцово-подвздошного сочленения. Они характерны для множественных и сочетанных травм и в изолированном виде встречаются как казуистика.
Лобковый симфиз и крестцово-подвздошное сочленение обеспечивает стабильность тазового кольца спереди и сзади в комплексе с lig. sacrospinal и lig. sacrotuberale . Лонные кости соединены между собой межлобковым хрящевым диском, верхней лобковой связкой и мощной дугообразной нижней лобковой связкой. Крестцово-подвздошное сочленение представляет собой синдесмоз. Крестец и подвздошные кости соединяются между собой межкостными крестцово-подвздошными связками. Синдесмоз укреплен спереди передними крестцово-подвздошными связками и более мощными задними крестцово-подвздошными связками. Подвижность в этих суставах минимальная и не превышает 3—4 мм у женщин и 1— 2 мм у мужчин.
Разрывы сочленений таза относятся к ротационным повреждениям и возникают под воздействием большой силы. Это сдавление таза в переднезаднем направлении или опосредованный удар по одной из половин таза, например, через согнутую и отведенную кнаружи нижнюю конечность. Как правило, отрывается одна из половин таза, двусторонняя ротация обеих половин встречается редко. В 70% случаевразрывы лобкового симфиза происходят одновременно с переломами нижних конечностей, прежде всего бедра. Причинами этих тяжелых травм являются автомобильные аварии и падение с большой высоты. Изолированные разрывы лона наблюдаются при сдавлениях таза в переднезаднем направлении, например при придавливании пострадавшего к стене бампером автомобиля или наезде на таз колеса автомобиля. В производственных условиях эти травмы чаще всего происходят на стройке, когда рабочего придавливает обрушившаяся стена или бетонная плита.
Если разрыв лона менее 2 см, то задний комплекс таза остается относительно стабильным, так как полного разрыва связок нет, а имеются разрывы отдельных волокон. При разрыве лона более 2 см крестцово-подвздошные связки также полностью разорваны или имеется перелом крыльев (боковой массы) крестца.
При добавлении к ротации таза действия вертикальной силы таз развернут по типу «открытой книги», а оторванная половина таза смещена кверху.
Клиническая картина при больших разрывах лобкового симфиза достаточно яркая. Таз значительно расширен (у мужчин он становится как бы женским), нижняя конечность на стороне разрыва повернута кнаружи иногда до такой степени, что наружная поверхность коленного сустава лежит на поверхности постели. Внутренняя ротация невозможна. При пассивных движениях ногой пациенты ощущают ненормальную подвижность оторванной половины таза. Пальпаторно между лонными костями определяется диастаз. Быстро нарастает гематома мошонки, иногда до размеров детского мяча, у женщин — гематома больших половых губ, больше на стороне отрыва.
У женщин за счет растяжения вульвы может наступить ослабление наружного сфинктера мочеиспускательного канала с постоянным или периодическим недержанием мочи, что неверно трактуется как уретровлагалищный свищ. По нашему опыту, при устранении диастаза лонного сочленения и его фиксации восстанавливается нормальная функция сфинктера и недержание мочи прекращается.
Рентгенодиагностика, казалось бы, проста, однако есть ряд повреждений, которые обнаружить достаточно сложно, а они определяют тактику лечения. К ним относятся повреждения заднего комплекса — наличие и локализация переломов крестца и размер диастаза в крестцово-подвздошном суставе. Эти детали можно определить только на поперечной и продольной КТ крестца.
Показания к внеочаговому остеосинтезу лобкового симфиза и техника его проведения
Лечение повреждений лобкового симфиза с расхождением менее 2 см консервативное. Если нет переломов других костей таза и вертикального смещения половины таза, то пострадавшему на 2—3-й день заказывают по его размерам усиленный тазовый бандаж. В этом бандаже пациент может поворачиваться в постели, а через 2—3 нед ходить на костылях с опорой на обе ноги. При вертикальном смещении менее 1 см также заказывают бандаж, но срок постельного режима удлиняется до 4 нед. Вертикальное смещение более 1 см является показанием к наложению скелетного вытяжения на срок 6 нед после достигнутой репозиции.
Разрывы лобкового симфиза более 2 см с нестабильностью оторванной половины таза были показанием к оперативному лечению. В настоящее время существует два способа остеосинтеза — внеочаговый различными АНФ и погружной — проволокой, винтами и пластинами.
Предложено до 40 конструкций АНФ, которые можно разделить на 3 группы: стержневые, спицевые и спицестержневые по способу крепления аппаратов к гребням подвздошных костей. Преобладают стержневые аппараты, при которых в гребни подвздошных костей ввинчивают стержни типа Штейнмана с резьбой. При введении по центру гребня они хорошо держатся и обеспечивают стабильность фиксации. К недостаткам следует отнести возможность инфицирования, особенно при наличии колостомы и цистостомы и миграцию стержней при неправильном введении, что бывает у тучных пациенток.
Спицевое крепление в дугах аппарата Илизарова (В.М. Шигарев) или расходящимися спицами (Ш. Бесаев) возможно у худых пациентов мужского пола, но у тучных мужчин и у женщин представляет относительные трудности как при введении в кость, так и при последующем уходе за ними. Они не имеют такого распространения, как стержневые, а об использовании их за рубежом мы не имеем сведений.
Для погружного остеосинтеза лобкового симфиза исторически были предложены лавсановые ленты, проволока, металлические скобы, но все они не давали должной стабильности и в настоящее время оставлены. Общепринятой методикой является остеосинтез металлической реконструктивной пластиной на 4 и более винтах по АО. Она дает должную стабильность и возможность ранней активизации больных, хотя и не во всех случаях.
Остеосинтез крестцово-подвздошного сочленения выполняют винтами с резьбой 32 мм по АО либо болтом за гребни подвздошных костей.
Промежуточной системой между наружной и внутренней фиксацией является минимально инвазивная внутренняя стержневая система В.М. Шаповалова и соавт. (2000), но мы не имеем опыта ее использования и не можем судить об ее эффективности.
В большинстве случаев внеочаговый остеосинтез лобкового симфиза делают на реанимационном этапе, и он является составной частью травматологической помощи тяжелопострадавшим с политравмой. Однако этот метод применяется и в ОМСТ у тех пациентов, которым не была выполнена фиксация таза в реанимационном отделении, и больных, которые переведены из стационаров, где не освоена методика лечения сложных повреждений таза. У части больных требуется перемонтаж аппаратов в тех случаях, когда имеется нагноение стержней или утрачена стабильность фиксации.
Показания к использованию АНФ в ОМСТ:
Разрывы лобкового симфиза» при наличии цистостомы или колостомы. Основным условием является удовлетворительная герметизация мочевого или калового свища. Современные калоприемники и катетеры типа Петцера позволяют делать это достаточно успешно;
Несостоятельность аппарата АНФ, наложенного в реанимационном отделении, причиной которой является расшатывание винтов, проведенных не по центру гребня подвздошной кости или в косом направлении, при котором винт выходит из кости. Если стержни аппарата не успели нагноиться, то можно провести стержни в новом месте и перемонтировать аппарат;
Нагноение в области стержней обычно сопровождается их расшатыванием и потерей стабильности фиксации. Нагноение обычно ограничивается мягкими тканями и частично костью. Развитие стержневого остеомиелита мы ни в одном случае не наблюдали. В этих случаях аппарат снимали, стержни удаляли и лечили ранки на месте введения стержней. После заживления ранок через 1—2 нед выполняли повторный внеочаговый остеосинтез АНФ.
АНФ, накладываемые на таз по вышеперечисленным показаниям, предназначены для длительной фиксации костей таза, поэтому к их стабильности предъявляют высокие требования. Стабильность достигали введением в каждый гребень не менее трех стержней и дополнительно по одному стержню в крышу вертлужной впадины как наиболее прочному и толстому месту подвздошной кости. Для этого после соединения между собой стержней, проведенных через гребень подвздошной кости, под контролем ЭОП проводили спицу на 1 см выше края вертлужной впадины и параллельно спице выше еще на 1 см просверливали канал и вводили винт Шанца, который соединяли с проведенными ранее тремя. Аналогичным образом создавали прочное соединение из 4 стержней с другой стороны. Эта система очень прочная, так как дополнительный винт исключает изгибание первых трех во время сближения половин таза. После этого сближали половины таза вручную или при помощи двух резьбовых штанг (рис. 7-8).
Если позволяли внетазовые повреждения, пациента можно было на 2—3-й сутки сажать в постели, а через 4—5 дней разрешали ходить с помощью костылей или ходунков. Срок иммобилизации 8 нед, после чего АНФ снимали и пациент носил тазовый бандаж до 4 мес с момента травмы. Сроки иммобилизации зависели от вида повреждения заднего полукольца таза. Если это были переломы крестца или подвздошной кости, то сроки можно было сократить до 3 мес, так как за это время переломы полностью срастались. Менее благоприятным был прогноз при чистых разрывах крестцово-подвздошного сочленения. Восстановление связок этого сустава происходит только в случае, если разрыв лобкового симфиза полностью устраняется в течение 1 - й недели и не остается вертикальных смещений. Чем больше времени прошло с момента травмы, тем труднее сопоставить разошедшиеся половины таза и тем хуже результат. Связки не восстанавливаются, а заменяются рубцом, в результате чего сохраняется подвижность в крестцово-подвздошном суставе, проявляющаяся болями и неустойчивостью при ходьбе. Некоторые больные не могут сидеть.
Рис. 7-8. Схема «усиленного АНФ», накладываемого на таз при разрывах лобкового симфиза.
Показания к погружному остеосинтезу лобкового симфиза и техника его проведения
В нашей стране отдается предпочтение внеочаговому остеосинтезу лобкового симфиза, и число травматологов, которые имеют опыт погружного остеосинтеза, не так велико, как за рубежом, где картина прямо обратная. Там внеочаговый остеосинтез является главным образом способом временной иммобилизации при нестабильных разрывах лона, составляя часть системы «контроль повреждений».
После стабилизации состояния пострадавшего на 5—7-й день переходят на погружной остеосинтез. Мы выполнили более 120 операций погружного остеосинтеза лобкового симфиза и можем дать аргументированные рекомендации по его применению.
Устройств для погружного остеосинтеза разрывов лобкового симфиза предложено достаточно много, большинство из них имеет в настоящее время историческое значение и не применялось на практике даже их авторами. Часть этих устройств является чисто умозрительными (например «шнуровка» лобкового симфиза по А.В. Кириленко), другие недостаточно надежны. К числу последних относится использование проволочных и текстильных швов, которые проводятся и затягиваются либо вокруг вертикальных ветвей лонных костей, либо вокруг винтов, введенных в вертикальные ветви лонных костей. Мы наблюдали несколько таких больных, переведенных из больниц других городов. У всех у них проволока сломалась, а лавсановые ленты порвались. Это и понятно, так как таз испытывает значительные ротационные нагрузки и подобная фиксация изначально обречена на неудачу.
Основная заслуга в разработке современных методик фиксации лобкового симфиза принадлежит группе АО, предложившей использовать для этого реконструктивную пластину и спонгиозные 3,5 и 4,5 мм винты. Эта методика в настоящее время является общепринятой. Преимущества внутреннего стабильного остеосинтеза расхождений лонного сочленения по АО по сравнению с внеочаговой фиксацией заключаются в следующем.
Отсутствие громоздких наружных конструкций, которые морально и физически угнетают пациентов. Они не могут пользоваться обычной одеждой, избегают общения и длительное время чувствуют себя тяжелобольными. У большинства больных с АНФ отсутствует возможность половой жизни, что формирует у части из них серьезные комплексы неполноценности. Внутренний остеосинтез снимает эти проблемы. Как только пациент начинает самостоятельно ходить, онбыстро адаптируется к нормальной жизни, может находиться в обществе, не вызывая сострадательных взглядов окружающих. Пациенты нефизического труда достаточно рано возвращаются к своей прежней деятельности.
Отсутствие опасности нагноения и расшатывания стержней. Первое особенно актуально у тучных больных, а второе — у женщин с тонкими подвздошными костями. Вследствие давления стержней, введенных в губчатую кость, на край рассверленного канала быстро наступает резорбция костной ткани, канал увеличивается и фиксация стержней у кости ослабевает.
Возможность более точного сопоставления лонных костей с удалением хряща, интерпозиции связок и других мягких тканей. Это обеспечивает восстановление связок, поддерживающих половой член, и служит профилактикой импотенции, что имеет большое значение для молодых мужчин.
Существуют повреждения лобкового симфиза, которые можно восстановить только открытым путем. К их числу относятся разрывы лобкового симфиза с одновременным переломом лонной и седалищных костей с поворотом образовавшегося сегмента кпереди, а также застарелые нелеченые разрывы лобкового симфиза, при которых требуется артродез лонного и крестцово-подвздошного сустава.
Внутренний остеосинтез лобкового симфиза противопоказан при наличии мочевых и каловых свищей, гнойных ран промежности, общих гнойных осложнениях сочетанных травм.
Повреждения мочевого пузыря (внебрюшинные) могут быть не диагностированы сразу после травмы и обнаруживаются во время операции остеосинтеза лобкового симфиза. Мы в 2 случаях встретились с такой ситуацией. В одном случае после разреза по Пфанненштилю в одном из углов раны за лонной костью было обнаружено скопление сукровичной жидкости объемом около 20 мл. После остеосинтеза лонного сочленения по дренажу из раны стала выделяться моча. В то же время пациент самостоятельно мочился естественным путем. Дренаж пришлось держать 14 дней. Количество выделяемой по нему мочи постепенно уменьшилось с 400 мл в сутки до 20—50 мл, после чего дренаж был удален, на 3 дня был поставлен постоянный катетер в мочевой пузырь и мочевой свищ самостоятельно закрылся. Нагноения в области пластины не произошло.
В другом случае мы выполняли остеосинтез лонного сочленения через 2,5 мес после травмы у пациента с разрывом мочевого пузыря.Цистостома у него закрылась через 1 мес после травмы, и он 1,5 мес мочился естественным путем. Каково было наше удивление, когда после разреза кожи и клетчатки над лоном, в ране мы увидели конец катетера Фолея, введенного перед операцией. Передняя стенка мочевого пузыря практически отсутствовала. Очевидно, она была ушита с натяжением, а в последующем швы прорезались, чему способствовал разрыв лонного сочленения 16 см. Мы мобилизовали стенки мочевого пузыря и ушили его двухрядными швами, после чего произвели остеосинтез лонного сочленения модифицированной реконструктивной пластиной. Полость малого таза уменьшилась почти вдвое. Был поставлен постоянный катетер на 3 нед. Наступило первичное заживление с полным восстановлением функции мочеиспускания и анатомического строения тазового кольца.
Техника внутреннего остеосинтеза лобкового симфиза реконструктивными пластинами
В процессе подготовки к операции необходимо заказать усиленный тазовый бандаж соответственно окружности таза пострадавшего. При разрывах более 10 см необходимо вычесть из полученного размера 5 см, так как после операции окружность таза больного уменьшится. Перед операцией обязательно производят катетеризацию мочевого пузыря катетером Фолея и убеждаются, что моча выделяется в мочеприемник. Эта процедура является профилактикой повреждения мочевого пузыря во время операции.
Большое значение имеет размер диастаза между лонными костями. Чем он больше, тем больше требуется операционный разрез и тем этот разрез опаснее, так как захватывает семенные канатики, наружную подвздошную артерию и вену, бедренный нерв. Чтобы ликвидировать этот диастаз, мы использовали разработанное нами стягивающее устройство, которое крепилось к операционному столу.
Репонирующее устройство состояло из двух половин, которые устанавливали на полозьях операционного стола на уровне вертелов бедренных костей (рис. 7-9). Вращением специальных штурвалов создавали боковое давление на обе половины таза, благодаря чему они сближались.
Применение репонирующего устройства позволяло во многих случаях полностью свести вместе обе половины таза и выполнить остеосинтез из разреза длиной 6 см, который был достаточно безопасен. В качестве оперативного доступа использовали поперечный надлонный разрез типа Пфанненштиля. Вначале рассекали кожу, клетчатку и апоневроз.
Рис. 7-9. Устройство для репозиции разрывов лобкового симфиза.
По вскрытии апоневроза выделялась обширная гематома, располагающаяся за лонными костями в предпузырной клетчатке. Острой ложкой или долотом удаляли суставной хрящ с вертикальных ветвей лонных костей. После этого дополнительно сдавливали половины таза репонирующим устройством до полного устранения диастаза. Если имелось смещение оторванной половины таза кверху или кзади, ее сопоставляли с помощью однозубого крючка, введенного в запирательное отверстие в области угла между горизонтальной и вертикальной ветвями лонной кости. Убедившись, что репозиция удается, переходили к установлению реконструктивной пластины.
Модифицированную реконструктивную пластину на 4 винтах с перемычкой посередине устанавливали по верхнему краю лонных костей. Эта пластина соответствовала реконструктивной пластине АО на 5 винтах, но не имела «слабого» места соответственно среднему отверстию пластины, на которое приходится основная нагрузка и где она иногда ломается. Мы использовали пластину под спонгиозные винты 6,5 и 4 мм. Пластину вначале устанавливают на интактную половину таза. Намечают шилом отверстие соответственно центру вертикальной ветви лонной кости, высверливают сверлом отверстие строго по центру вертикальной ветви лонной кости и проходят его метчиком. Измеряют глубину отверстия. Если пройдена вся вертикальная ветвь, то его глубина будет не менее 40 мм.
Прикрепляют пластину к интактной горизонтальной ветви лонной кости вначале длинным спонгиозным винтом со сплошной резьбой, затем коротким. После этого снова репонируют оторванную половину таза и фиксируют вторую половину пластины двумя винтами в том же порядке. Если репозиция таза проводится со значительными усилиями, что бывает при сроке более 3 нед с момента травмы и в тех случаях, когда имеется разрыв крестцово-подвздошного сочленения, дополнительно устанавливают вторую пластину на 4 винтах по передней поверхности горизонтальных ветвей лонных костей (рис. 7-10).
Перед зашиванием раны проверяют, не изменился ли цвет мочи, выделяющейся по катетеру. Ставят дренаж за лонные кости из отдельного разреза-прокола. Апоневроз ушивают частыми швами из нерассасывающегося шовного материала (лавсан, шелк), чтобы избежать образования послеоперационных грыж. Швы накладывают на клетчатку и кожу. Дренаж подключают к «гармошке» (гофрированному резервуару). Надевают тазовый бандаж, а если по каким-то причинам его нет, то связывают ноги больного в области коленных суставов.
Мочевой катетер оставляют до следующего утра. Сгибание ног, приподнимание таза начинают также на следующий день. При неповрежденных нижних конечностях больного можно поставить на ноги в бандаже через 3 нед после операции с опорой на ту ногу, которая соответствует фиксированной половине таза, а через 6 нед разрешить опору на другую ногу. Контрольный рентгеновский снимок делают через 1,5 и 3 мес. Бандаж нужно носить 3 мес, спать без бандажа на боку можно через 1,5 мес.
Рис. 7-10. Остеосинтез лонного сочленения двумя пластинами.
При переломах боковой массы крестца и если выполнен остеосинтез крестцово-подвздошного сочленения, этот срок сокращается на 2 нед.
Послеоперационные осложнения наблюдались у 6 (4,7%) оперированных больных с разрывами лобкового симфиза. У 5 больных была несостоятельность фиксации лона вследствие неправильного введения основных винтов не по центру кости. У 2 пациентов несостоятельность остеосинтеза возникла вследствие недооценки их психического статуса, так как не была поставлена вторая пластина спереди. Они грубо нарушили режим и начали вставать на 3-й день после операции. У 1 больного, описанного выше, открылся мочевой свищ вследствие не диагностированного до операции разрыва мочевого пузыря, который самостоятельно закрылся через 3 нед.
Необходимость в остеосинтезе крестцово-подвздошного сочленения возникает при его чистых разрывах с диастазом более 6 мм по данным КТ. Мы выполняли его закрытым способом по АО в большинстве случаев 2-м этапом после остеосинтеза лобкового симфиза. Пациента поворачивали на здоровый бок. Отступя кпереди на 4— 5 см от задней ости подвздошной кости, делали разрез длиной 2 см.
Пальцем тупо разделяли ягодичные мышцы до подвздошной кости. Через трубку-защитник спонгиозным сверлом высверливали отверстие 4,5 мм. Направление сверла — перпендикулярно к продольной оси крестца и кпереди на 20°. Рассверленное отверстие проходили 6,5 мм метчиком, после чего вводили винт 6,5 мм с шайбой длиной 45—60 мм и ограниченной резьбой 32 мм. При затягивании винта устранялся диастаз в крестцово-подвздошном сочленении. Фиксация крестцово-подвздошного сочленения потребовалась у 24 (19,0%) больных, в том числе у 6 с двух сторон.
Приводим наблюдение .
Больной В., 40 лет, находился в НИИ скорой помощи им. Н.В. Склифосовского с 25.12.04 по 08.02.05. Диагноз: разрыв лобкового симфиза и левого крестцово-подвздошного сочленения; перелом боковой массы крестца слева. Со слов больного, травму получил на стройке — был придавлен бетонной плитой. При поступлении в Институт больной осмотрен травматологом, нейрохирургом, хирургом, произведено УЗИ органов брюшной полости и забрюшинного пространства в динамике, повреждения органов брюшной полости не выявлено. Перелом костей таза фиксирован скелетным вытяжением. При поступлении в реанимационное отделение проводилась инфузионная, трансфузионная и антибактериальная терапия. После стабилизации состояния переведен в ОМСТ 26.12.04.
12.01.05 произведена фиксация лонного сочленения реконструктивной пластиной АО и левого крестцово-подвздошного сочленения винтом. Во время остеосинтеза крестцово-подвздошного сочленения из-под отломка боковой массы крестца стала обильно поступать кровь. Осуществить гемостаз путем наложения зажима или перевязки кровоточащего сосуда не представлялось возможным. Кровотечение было остановлено тампонированием, и больному интраоперационно произведено ангиографическое исследование сосудов таза, выявлена поврежденная во время травмы верхняя ягодичная артерия, произведена ее эмболизация (рис. 7-11). На фоне антибактериальной (цефтриаксон 1 г 2 раза №10, амикацин 1 г №5), инфузионной (гордокс по схеме), трансфузионной, антитромботической (фраксипарин) терапии наступило заживление послеоперационных ран первичным натяжением. На ультразвуковой допплерограмме глубоких вен нижних конечностей нарушения оттока по глубокому и подкожному руслу не выявлено.
Больной в тазовом бандаже ходит с дополнительной опорой на костыли. В удовлетворительном состоянии выписан под наблюдение травматолога районного травмпункта. Рекомендовано ходить с дозированной опорой на левую ногу в тазовом бандаже до 4 мес после операции, принимать детралекс по 1 таблетке 2 раза в день в течение 3 мес.
Рис.7-11. Остеосинтез лонного и крестцово-подвздошного сочленения. На операции выявлено травматическое повреждение нижней ягодичной артерии, которая эмболизирована.
В.А. Соколов
Множественные и сочетанные травмы
Теги: Травмы тазобедренного сустава, Политравма
Начало активности (дата): 13.07.2014 12:28:00
Кем создан (ID): 1
Ключевые слова:
травма таза




